AEDは心停止の人を救命する医療機器
AEDは「Automated External Defibrillator」の略称で、日本語では「自動体外式除細動器」と呼ばれる高度管理医療機器です。
AEDは、心臓が痙攣(けいれん)して血液を送り出せなくなる「心室細動」や、心室が異常に速く拍動する「無脈性心室頻拍」といった、電気ショックが有効な心停止(心原性心停止) に対して電気ショックを与え、正常な心拍リズムの回復を図る装置です。
2004年7月からは一般市民にも使用が認められ、現在では音声ガイドや自動解析機能により、専門知識がなくても使用できる仕組みが整っています。2021年7月には、ショックボタンの押下が不要な「オートショックAED」も国内で導入され、操作性はさらに向上しています。
では、実際にAEDはどの程度使用されているのでしょうか。
心原性心停止に対するAED使用率は5.2%
令和6年中、心臓が原因で心停止した傷病者(心原性心停止)は91,094人でした。そのうち、一般市民が目撃したケースは27,769人です。この「目撃あり心原性心停止」に対し、一般市民がAEDを使用して除細動を実施した傷病者は1,449人にとどまりました。
AED使用率は5.2%です。
つまり、電気ショックの適応が期待される状況であっても、AEDは約20人に1人にしか使用されていない計算になります。

本当は止まっていない「心停止」とは?
「心停止」と「心静止」の違い
AEDが心臓に電気ショックを与えるのは、AEDが「心停止」状態と判断したときです。心停止とは、心臓本来のポンプ機能が停止し、脳などの重要な臓器に血液を送り出せなくなった状態を指します。心停止は心室細動や無脈性心室頻拍によって引き起こされることが多く、心臓がけいれんして正常に血液を送り出すことができない状態です。
一方で、多くの方が「心停止」と聞いてイメージするのは、心臓が止まってしまって、もう動かないという状態で「心静止」と呼ばれます。
心室細動と無脈性心室頻拍の症状
心室細動とは、心臓の血液を全身に送り出す場所である心室がブルブルと震え、血液を送り出せなくなった状態です。これは致死性不整脈の一つで、心電図では不規則な波形がみられ、心臓はポンプとしての機能を果たせなくなります。無脈性心室頻拍も同様に、心臓の働きが極端に乱れ、血液を送り出すことができない状態を指します。いずれの状態も非常に危険で、迅速な対応が求められます。
心室細動の唯一の治療方法は、除細動器(AEDを含む)で電気ショックを与えることです。心臓がけいれんしている状態を取り除き、正常な拍動を取り戻すためには電気ショックが必要です。このため、AEDが不可欠な役割を果たします。

1分1秒が大切になる一次救命処置
AEDの役割と重要性
心臓は全身に血液を送り出すポンプの役割を果たしているため、心臓が停止すると血液を送り出せなくなります。この状態が続くと、1分経過するごとに救命率は7~10%ずつ低下すると言われています。そのため、いかに早く処置を開始するかが救命の鍵となります。
AEDは、心停止状態にある心臓に電気ショックを与えて正常なリズムに戻すための医療機器です。しかし、電気ショックは心室細動であればいつでも成功するわけではありません。成功率を上げるためには、一分一秒でも早く電気ショックを行うことが重要です。
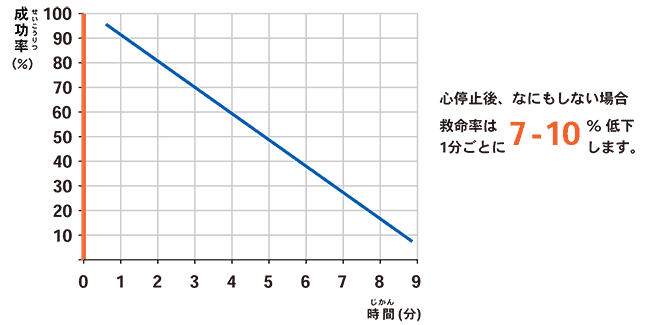

救急車到着時間と現場での対応
日本では、119番通報をしてから救急車が到着するまでの平均時間は約10.0分です。この間に適切な処置が行われなければ、救命の可能性は著しく低下します。何もしない場合の生存退院率は、1分あたり7~10%も減少し、10分強で0%になってしまいます。さらに、脳機能の損失は心停止後3~5分といわれているため、救急車を待っているだけではなく、現場での救命活動が必要です。心肺蘇生(CPR)を行うことで、何もしない場合と比較して生存退院率は高くなります。胸骨圧迫やAEDによる電気ショックを迅速に行うことで、後遺症リスクを減らすことができます。
胸骨圧迫とAEDの電気ショックによる適切な一次救命処置を迅速に行えば、1分ごとの救命率の低下を4%に抑え、10分後でも約60%の生存率を保つことができるため、救急車の到着前に傷病者の近くにいる私たち一般市民(バイスタンダー)がAEDを使用し、電気ショックを行うことが非常に重要です。
